Визуализация позвоночника — наиболее часто выполняемое исследование в практике врача лучевой диагностики. Будь Вы «классическим» рентгенологом, специалистом в области КТ или МРТ — Вы будете описывать позвоночник каждый день. Однако прежде чем изучать патологию позвоночного столба, полезно обратить внимание на варианты нормальной анатомии и врожденные аномалии, не требующие вмешательств (leave-me-alone-lesions).
Псевдолистез шейного отдела позвоночника
В русскоязычной литературе термин «псевдолистез» встречается редко, и в рентгенологических заключениях подобное состояние описывают как «смещаемость позвонков в рамках возрастной физиологической подвижности». Это незначительное смещение позвонков шейного отдела кпереди, обусловленное эластичностью связочного аппарата позвоночного столба. Обычно смещен С2 позвонок по отношению к С3, реже — С3 к С4.
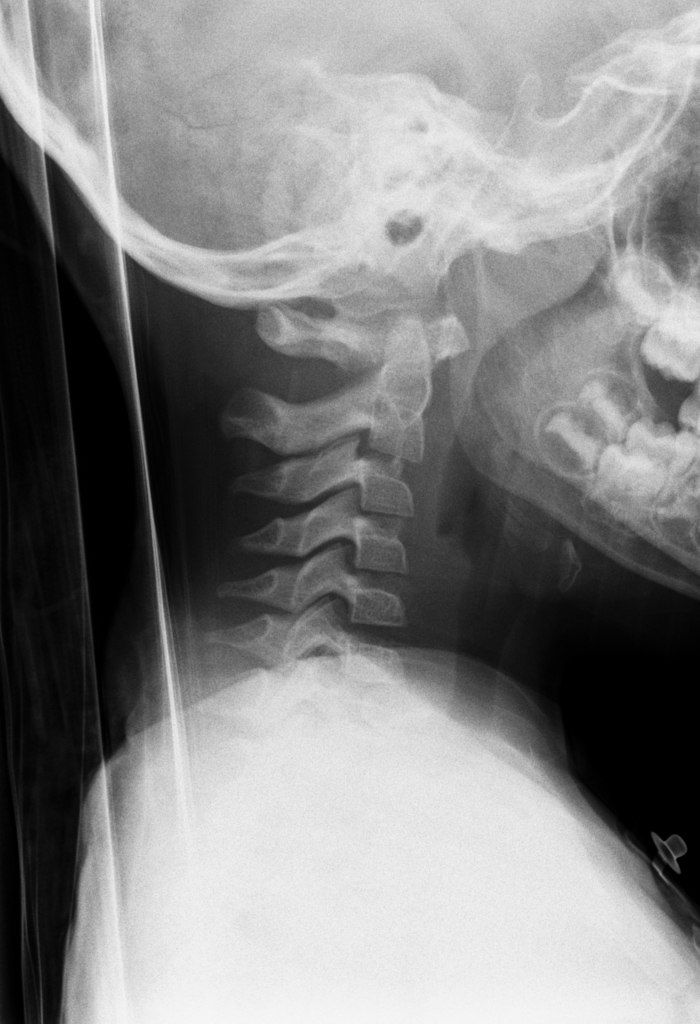
Псевдолистез С2 по отношению к С3 у 7летнего пациента. Отсутствует отек мягких тканей и другие признаки травматического повреждения
Дифференциальная диагностика с травматическим или дегенеративным спондилолистезом:
- возраст пациента до 8 лет;
- отсутствие признаков отека окружающих мягких тканей;
- отсутствие других травматических / других дегенеративных изменений;
- отклонение от задней шейной линии не более 2 мм.
Задняя шейная линия (линия Свищука) — линия, проведённая между передними краями задних дуг позвонков С1 и С3.
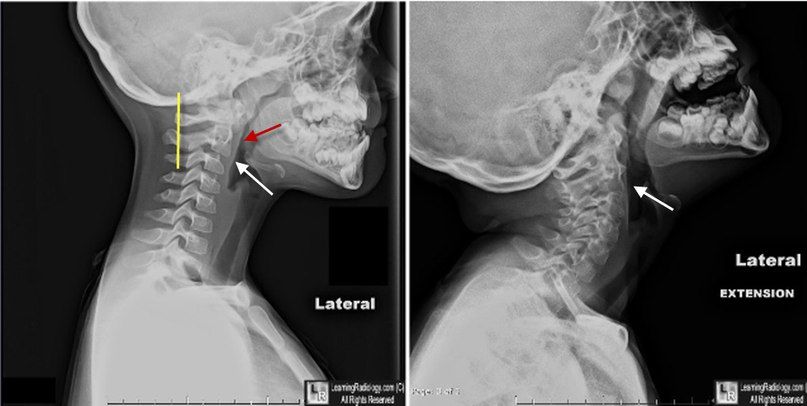
Псевдолистез С2 по отношению к С3 позвонку (белая стрелка). Отметьте нормальные положение С2 относительно задней шейной линии (желтая) и отсутствие отека мягких тканей. В положении разгибания листез не выявляется
Дополнительные шейные ребра:
- встречаются примерно у 1 % популяции;
- в около 80 % случаев — билатеральные;
- чаще наблюдаются у женщин;
- обычно (в случае ложного ребра небольшого размера) не проявляют себя клинически;
- происходят из позвонка С7, значительно реже — из С6
Двусторонние дополнительные шейные ребра, происходящие из С7 позвонка
Различают истинные и ложные шейные ребра. Истинное шейное ребро соединяется с поперечным отростком реберно-позвоночным суставом. При ложных шейных ребрах сочленение тела ребра с поперечным отростком происходит в виде синдесмоза или синостоза.
Различают также полные и неполные шейные ребра. Полные шейные ребра внешне напоминают настоящее ребро и при локализации С7 соединяются с 1 грудным ребром посредством тяжа, синдесмоза или синостоза. Неполное шейное ребро свободно заканчивается в мягких тканях. Небольшие шейные ребра бывает сложно отличить от гипертрофированных поперечных отростков шейных позвонков.
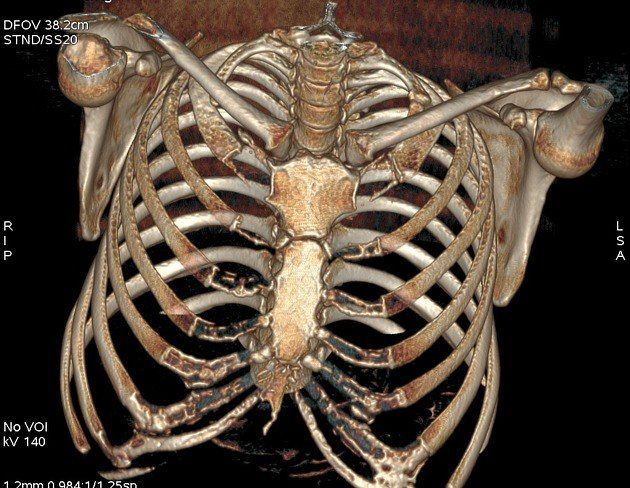
Трехмерная реконструкция КТ-исследования органов грудной клетки. Заменты дополнительные шейные ребра с обеих сторон, при чем ребро слева выглядит соединенным с 1-м грудным ребром
В тех редких случаях, когда шейное ребро провоцирует клиническую картину, оно проявляется симптомами плексита, а именно:
- ноющей болью в области пораженного плеча, которая распространяется на всю конечность; боль усиливается в ночное время, при движениях в плечевом суставе;
- мышечная слабость в пораженной конечности;
- парестезии;
- снижение локтевого и карпорадиального рефлексов;
- трофические поражения (пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей) встречаются редко.
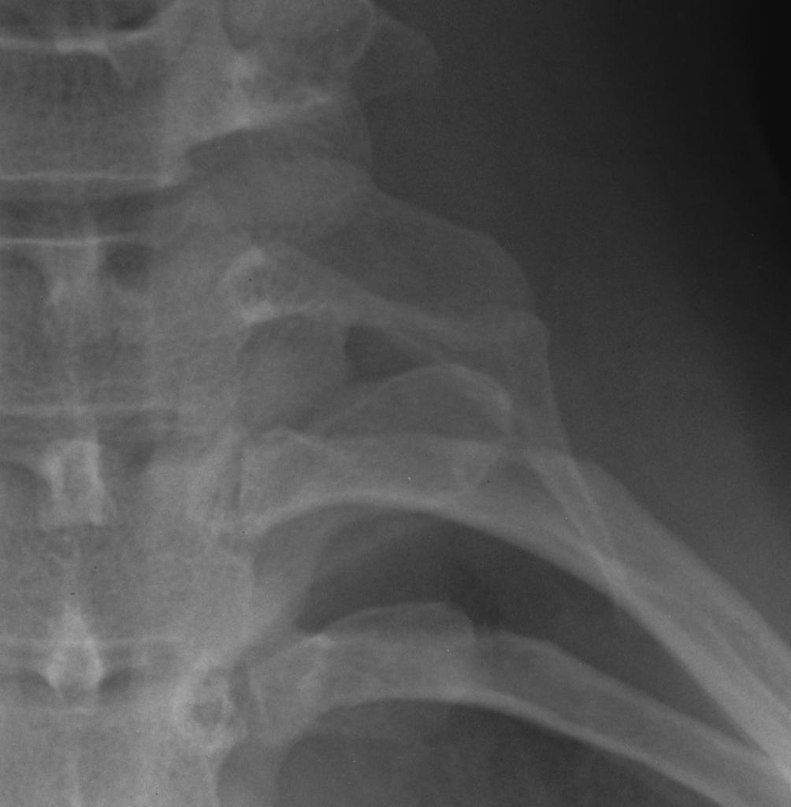
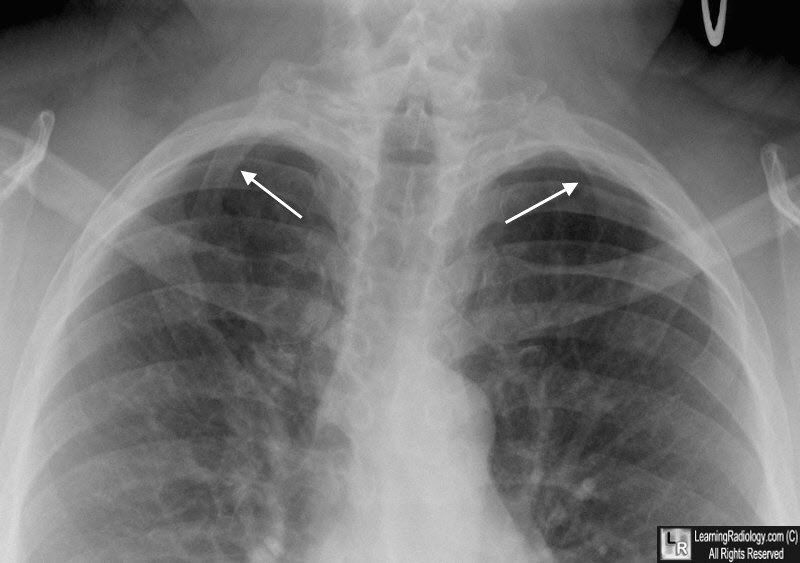
Фрагмент рентгенограммы больного, обратившегося к врачу с жалобами на боль в левом плече. Левостороннее дополнительное шейное ребро
Дифференциальная диагностика:
Перелом поперечного отростка позвонка иногда может имитировать дополнительное шейное или гипоплазированное грудное ребро. Его отличительные признаки:
- зигзагообразная, зубчатая линия перелома, края не склерозированы (в случае свежего перелома);
- травма в анамнезе;
- отек мягких тканей, может наблюдаться параспинальная гематома.
Дополнительные ребра встречаются также в поясничном отделе, где они как правило не имеют клинического значения.
Переходной позвонок
Наиболее часто встречаются изменения числа поясничных и крестцовых позвонков. Сакрализация пятого поясничного позвонка происходит, когда поперечные отростки становятся большими и образуют с крестцом и подвздошными костями таза анатомическую связь, которая бывает костной, хрящевой, в виде сустава; неподвижной или подвижной. В последнем случае она может служить причиной болей. Функционально в поясничном отделе остается только четыре позвонка. Частота встречаемости сакрализации — около 8 % случаев, чаще бывает односторонней.
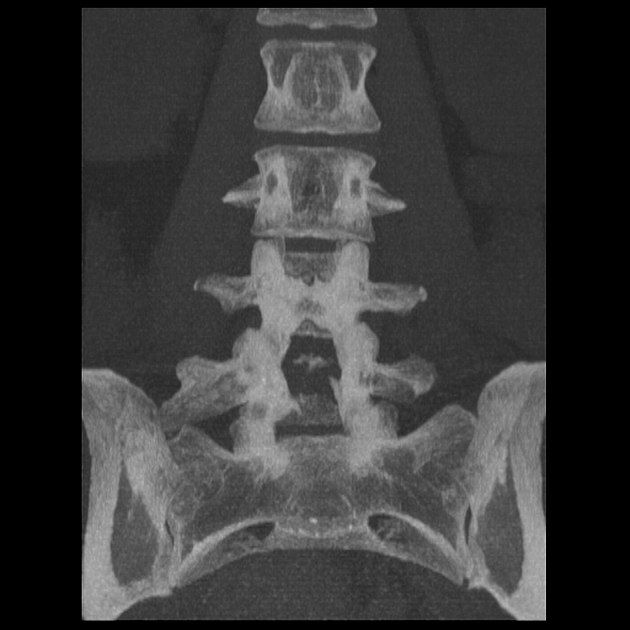
Правостороннее увеличение поперечного отростка L5 позвонка (сакрализация). Не отмечается формирования связи с крестцом. Тип І переходного люмбосакрального позвонка.
Противоположная картина — люмбализация первого крестцового позвонка. Он не срастается с крестцом, формируясь в свободный позвонок. В этом случае в поясничном отделе функционируют шесть позвонков. Частота встречаемости в популяции — около 1 %. Процесс может иметь односторонний характер, когда один из поперечных отростков вырастает больше другого, что создает условия для сколиотической деформации позвоночника.
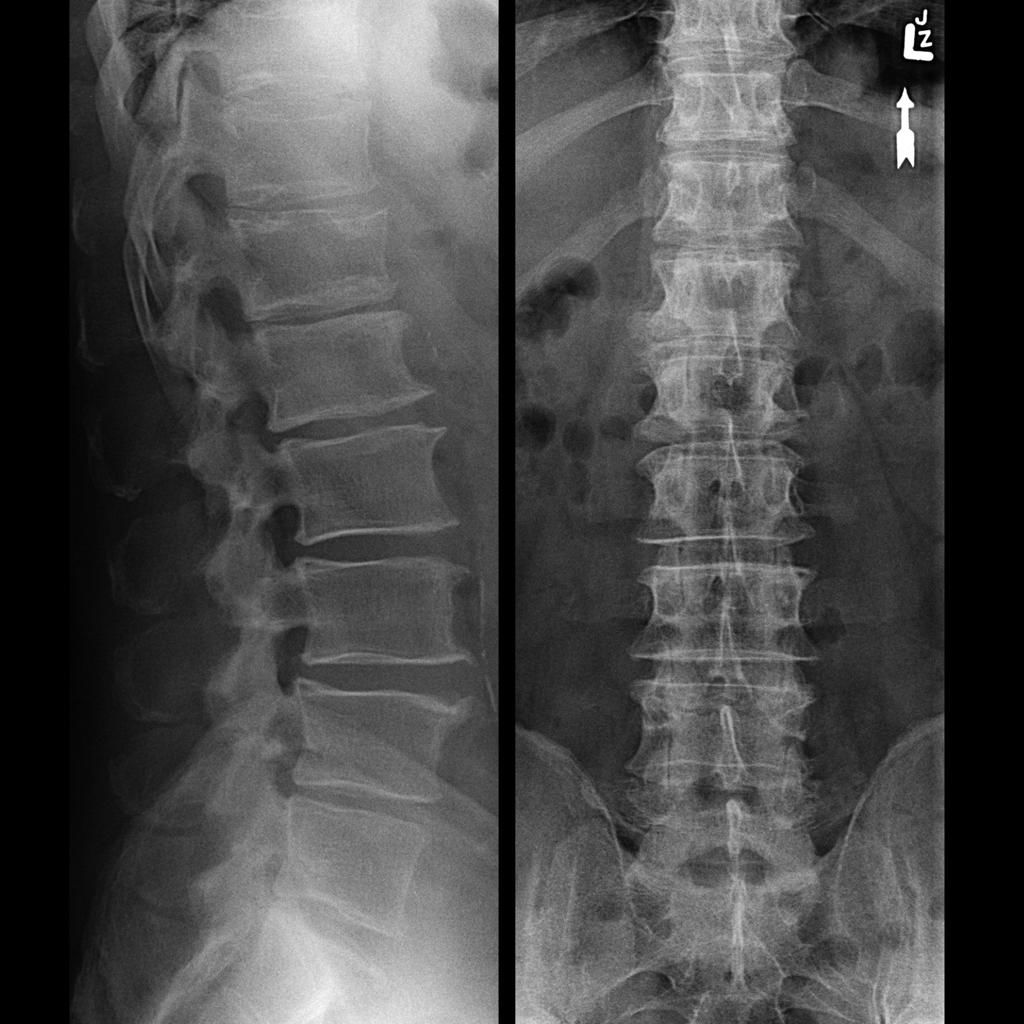
Люмбализация S1 позвонка. Наблюдается шесть функционально поясничных позвонков
Классификация переходных позвонков по Castellvi:
- тип I: увеличеннный или диспластичный поперечный отросток (не менее 19 мм):
Ia: с одной стороны,
Ib: двусторонние изменения; - тип II: псевдоартикуляция между попереченым отростком и крестцом с неполной люмбализацией/сакрализацией; увеличение поперечного отростка с псевдоартрозом:
IIa: одностороннее,
IIb: двустороннее; - тип III: поперечный отросток сливается с крестцом с формированием полной люмбализации или сакрализациии, увеличенный поперечный отросток с полным слиянием:
IIIa: одностороннее,
IIIb: двустороннее; - тип IV: сочетание IIa типа с одной стороны и III типа с противоположной стороны.

Правильная диагностика переходного позвонка важна для правильной корреляции симптомов с уровнем поражения, а в случае планируемого хирургического лечения патологий позвоночника этой области она становится необходимой
Наиболее точный способ выяснить точное количество позвонков — провести исследование всего позвоночного столба. Однако в рутинной практике рентгенолог все же чаще сталкивается с исследованием только поясничного отдела позвонка.
В таком случае используются следующие ориентиры:
- Определить последний грудной позвонок по наличию ребер. Проблему могут составить гипоплазия грудных и дополнительные поясничные ребра.
- В качестве ориентиров некоторыми авторами предлагались такие структуры, как отходжение правой почечной и верхней мезентериальной артерий и бифуркация брюшной аорты, однако дальнейшие исследования показали непостоянность размещения этих структур, что делает их неподходящими для ориентира.
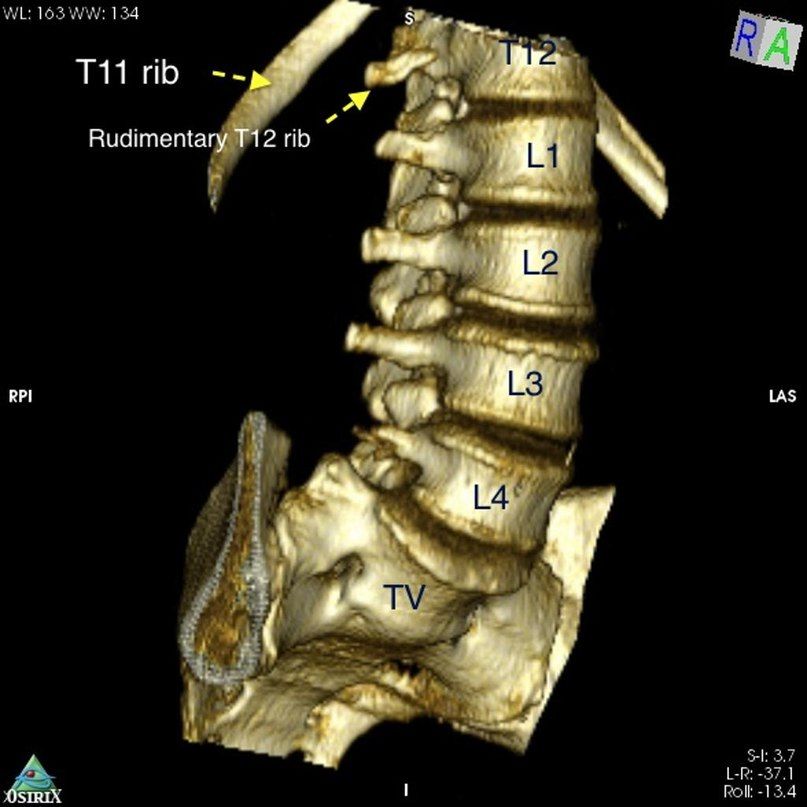
Сочетание вариантов анатомии может значительно затруднить диагностику: у данного пациента наблюдается сакрализация L5 позвонка и гипоплазия 12-й пары ребер. Из-за последней аномалии лучевая картина могла быть воспринята как нормальная, однако у пациента 4 функционально поясничных позвонка
Существует также ориентир, по которому представляется возможным установить наличие люмбализации без подсчета верхних поясничных позвонков. Для этого следует провести прямую линию по верхнему краю подвздошных костей. В норме на снимке, произведенном с правильной централизацией, эта гребешковая линия проходит по нижнему краю четвертого или верхнему краю пятого поясничного позвонка. Если пользоваться этой линией, то в норме ниже гребешковой линии должен быть только один позвонок, а при люмбализации отмечаются два позвонка.
Неполное заращение дуги атланта
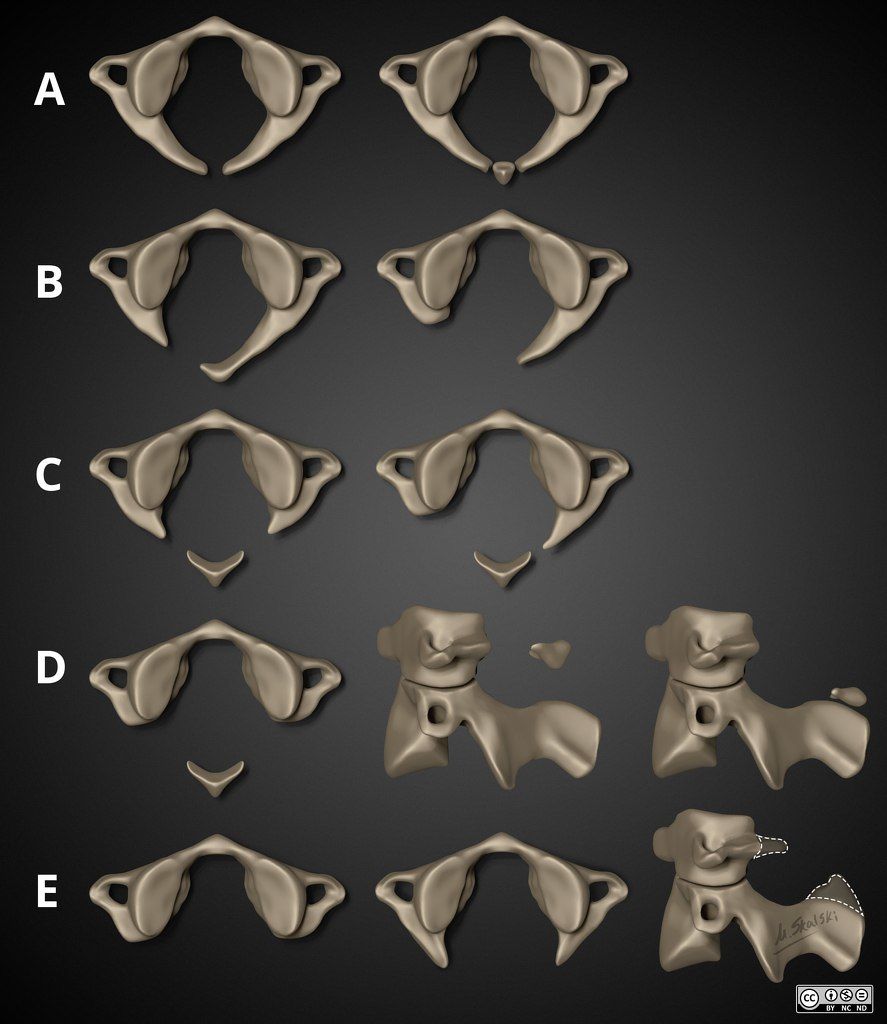
Стоит упомянуть, что аномалии развития дуги С1 — гетерогенная группа врождённых аномалий разной степени — от небольших дефектов дуги до ее полного отсутствия. Рентгенологи обычно пользуются морфологической классификацией Currarino, которая включает 5 типов:
- Тип А: дефект задней части дуги, присутствуют две полудужки,
- Тип B: односторонний дефект дуги,
- Тип C: двусторонний дефект дуги;
- Тип D: отсутствие задней дуги с сохранным задним бугорком,
- Тип E: полностью отсутствуют дуга и бугорок.
Существует также клиническая классификация, разделяющая данную аномалию на 5 подгрупп в зависимости от клинических проявлений:
- случайная бессимптомная находка,
- боль и скованность области головы и шеи после травмы,
- хронически проявляющиеся симптомы со стороны шеи (боль, скованность),
- различные неврологические проявления,
- острая неврологическая симптоматика после незначительной травмы шеи.
Тип А и подгруппа 1 встречаются чаще всего (до 80 % случаев), и именно их можно отнести к варианту нормальной анатомии при отсутствии признаков нестабильности этой области. Неполное заращение задней части дуги атланта считается нормой для детей до 10 лет.
Для диагностики атланто-затылочной и атланто-осевой нестабильности проводят следующие измерения:
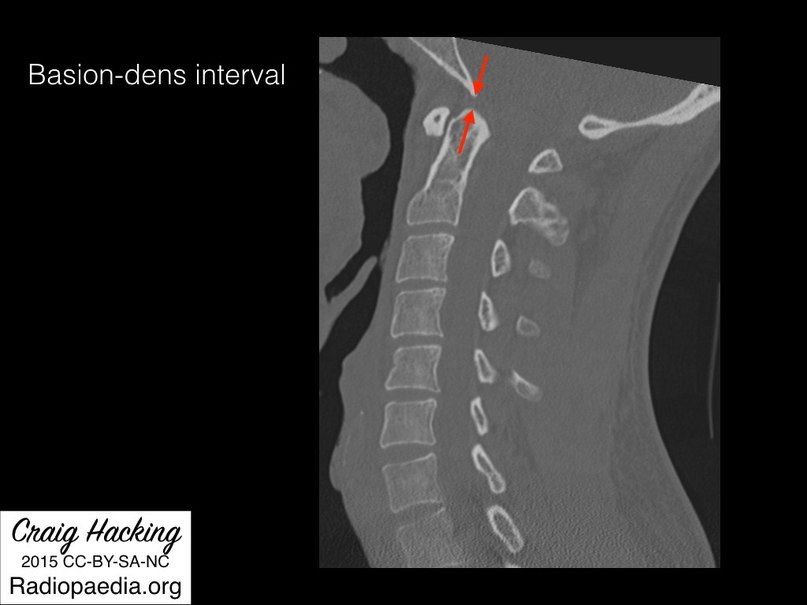
- Базион-дентальное расстояние (BDI — basion-dens interval) — линия, проведенная от переднего края большого затылочного отверстия к верхушке зуба С2; у взрослых не превышает 12,5 мм на рентгенологических снимках, 8 мм при КТ исследовании
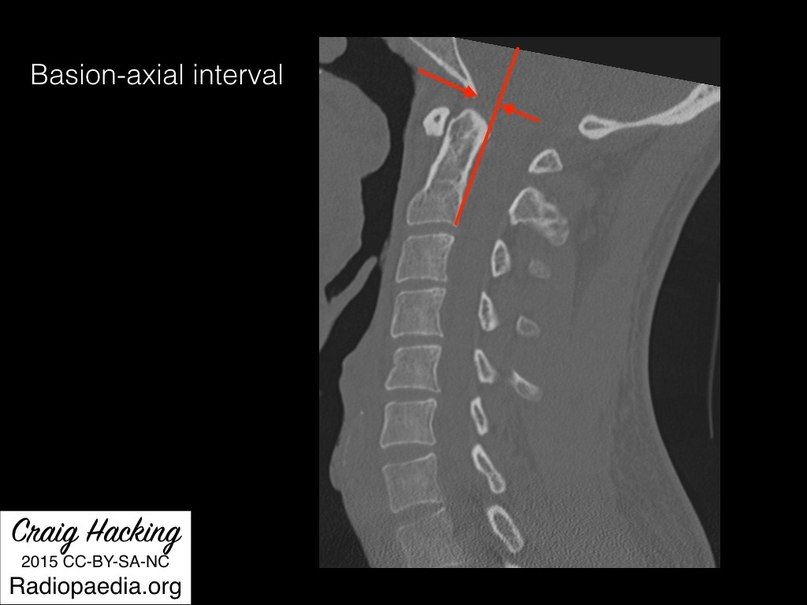
- Базион-аксиальный интервал (BAI — basion-axial interval) – расстояние от переднего края большого затылочного отверстия до линии, проведенной по задней поверхности тела позвонка C2. Используется только при рентгенографии, в норме составляет менее 12 мм
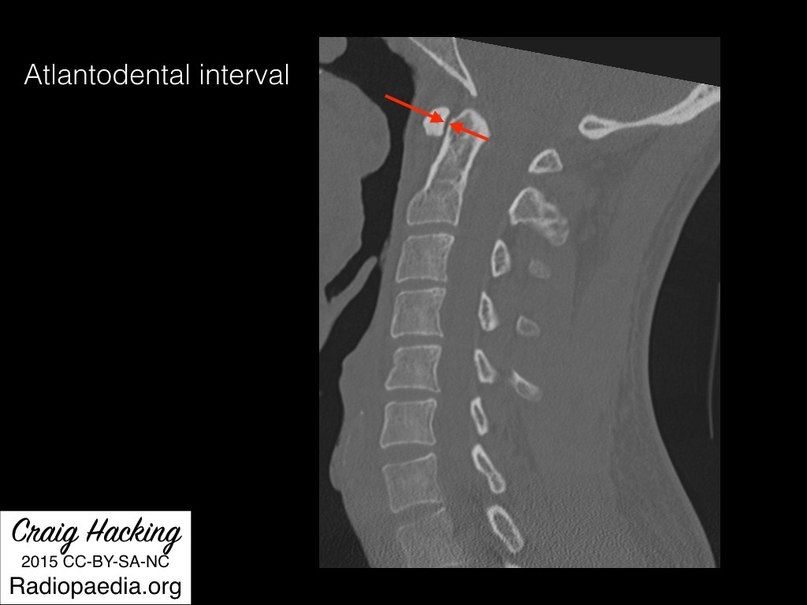
- Интервал атлант-зуб — расстояние между передней поверхностью зуба С2 и задней поверхностью бугорка С1. В норме не превышает 3 мм у взрослого мужчины, 2,5 мм у взрослой женщины и 5 мм у ребенка
Неполное заращение дуг позвонков на других уровнях
Чаще всего происходит в поясничном отделе. В тех случаях, когда это не сопровождается неврологическим дефицитом и аномалиями дурального мешка и спинного мозга, такой вариант развития не считается патологией. Такое состояние может обозначаться термином Spina bifida occulta, однако в последнее время корректность этого термина является дискутабельным вопросом.
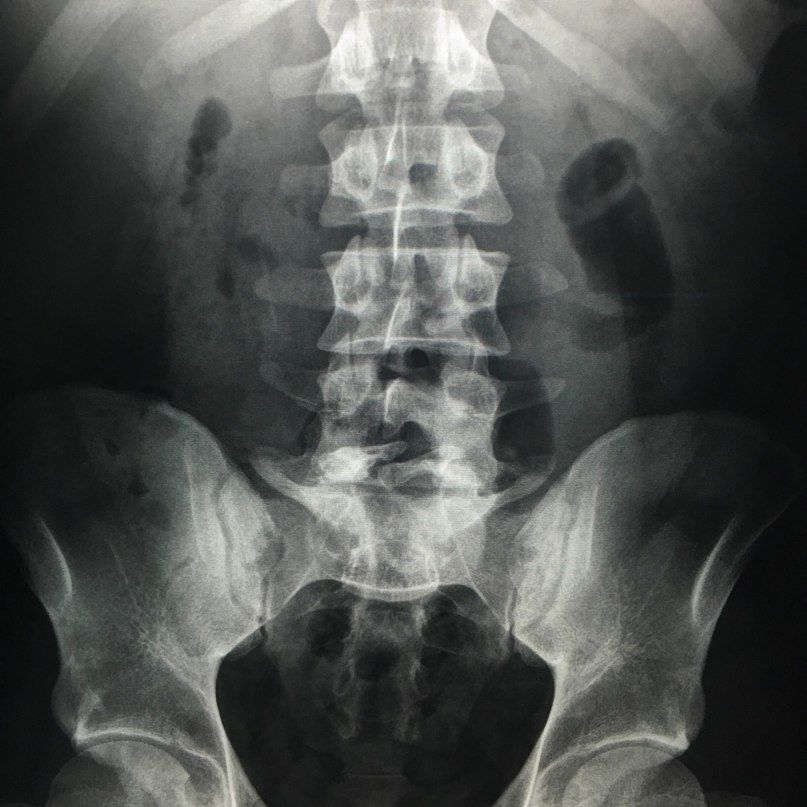
Неполное заращение дуги L5 позвонка
Аномалии развития тел позвонков
К таковым относятся бабочковидный позвонок, задний и боковой клиновидные позвонки. Эти аномалии связаны с пороками эмбрионального развития в бластомный период. Бабочковидный позвонок состоит из двух треугольных образований, вершинами обращенных друг к другу. На боковом рентгеновском снимке он представляется в виде клина, несколько смещенного кзади.
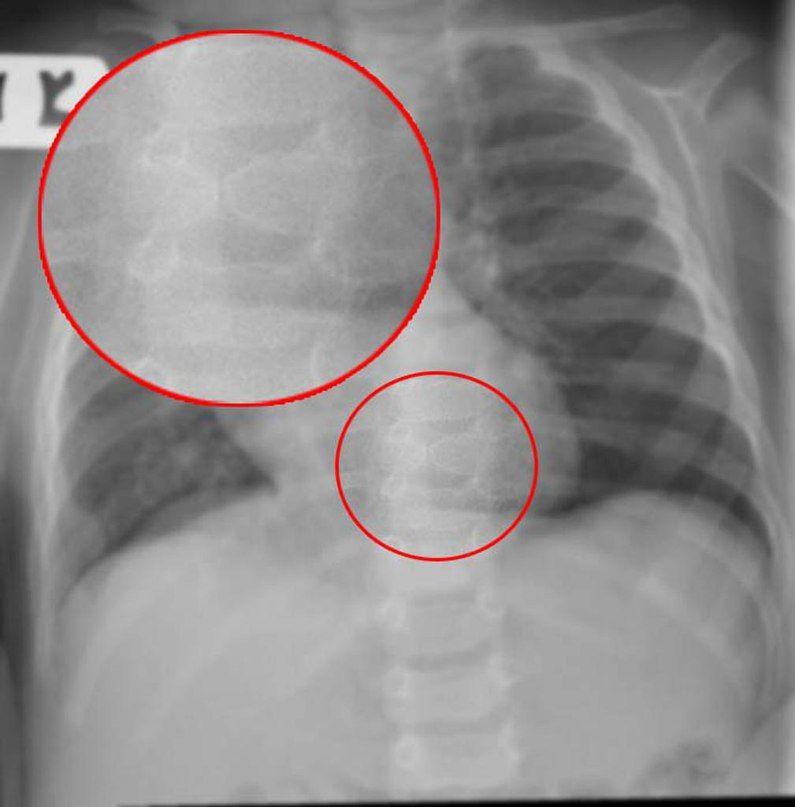
В грудном отделе визуализируется бабочковидный позвонок.
Боковой клиновидный позвонок, или полупозвонок, является результатом развития только одной половины парной закладки позвонка. В некоторых случаях полупозвонки оказываются слитыми с одним из соседних нормальных позвонков. В грудном отделе полупозвонок часто имеет одностороннее ребро.
Задние клиновидные позвонки встречаются реже, их появление связано с аномалией сосудов.
Фокальная жировая дегенерация позвонков
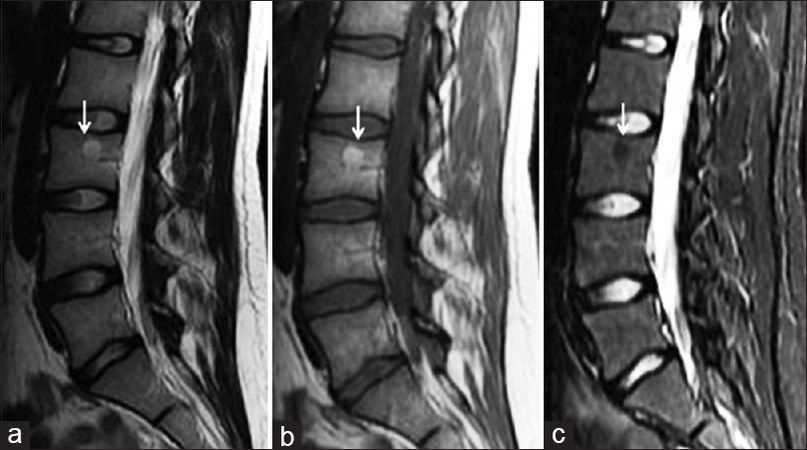
Фокальное отложение жировой ткани на Т2, Т1 и Fs-последовательностях. Трабекулярная структура костной ткани обеднена, но не изменена. При изображении с подавлением сигнала от жира измененный участок гомогенно гипоинтенсивный
Иногда замещение жировой тканью костного мозга в процессе возрастных изменений происходит не диффузно, а в виде «островков». Подобные изменения часто имитируют гемангиому позвонка. На МР изображениях жировой «островок» будет демонстрировать повышенный на последовательностях Т1 и Т2 сигнал с полным подавлением сигнала на Fs-последовательностях (Fs — fat saturation). Гемангиомы также выглядят гиперинтенсивными на Т1, на T2WI последовательностях могут иметь как гиперинтенсивный, так и изоинтенсивный костному мозгу МР сигнал, однако при последовательностях с подавлением сигнала от жира в большинстве случаев не будут выглядеть столь же гомогенно гипоинтенсивными, как жировые “островки”.
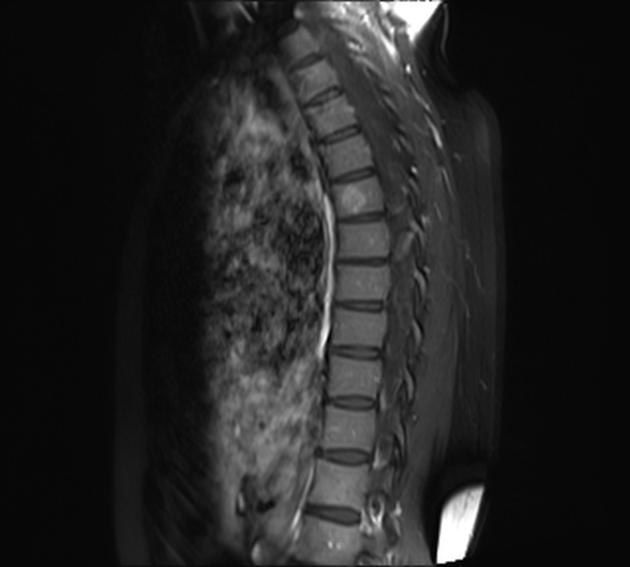
Гемангиома грудного позвонка на Т1Fs последовательности. Ее структура выглядит гетерогенной, с участками повышенного и пониженного сигнала
При КТ-исследованиях дифференциальная диагностика затруднена — и жировой «островок», и гемангиома выглядят как участки снижения плотности с четким контуром.
Варианты отхождения нервных корешков
Наиболее часто встречающейся аномалией является объединенный нервный корешок (conjoined nerve root) — два нерва отходят от прилегающих сегментов вместе, покрытые одним «рукавом» дурального мешка, а впоследствии разделяются на два.
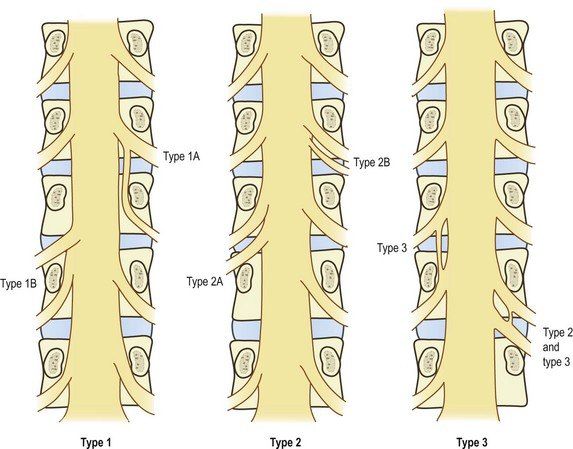
Варианты отхождения нервных корешков: Тип1— объединенный нервный корешок; Тип2 — отхождение двух корешков через одно межпозвоночное отверстие; Тип3 — анастомоз между нервными корешками
Объединенный корешок сам по себе не является причиной возникновения каких-либо симптомов, однако часто ассоциируется с такими аномалиями позвонков, как незаращение дуги позвонка, spina bifida, спондилолистезом.
Аномальное отхождение корешков можно визуализировать с помощью МРТ, МР-трактографии, Рентген- и КТ-миелографии (исследование, при котором рентгеноконтрастное вещество вводится в субарахноидальное пространство).
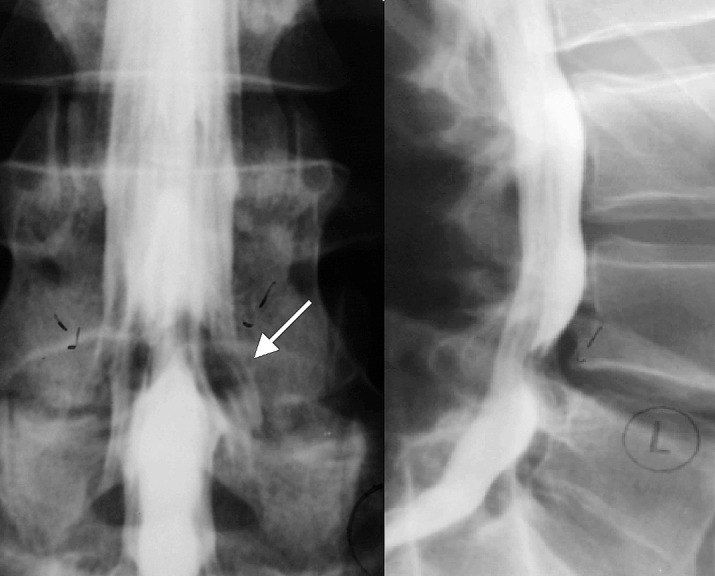
Объединенный нервный корешок справа (стрелка) при миелографии поясничного отдела позвоночника
При МРТ исследовании объединенный нервный корешок проявит себя:
- асимметрией переднелатеральных углов дурального мешка (corner sign),
- асимметрией экстрадуральной жировой клетчатки (fat crescent sign)
- иногда можно отследить параллельный ход пораженного корешка на всем протяжении, в т.ч. на уровне межпозвоночного диска (parallel sign).
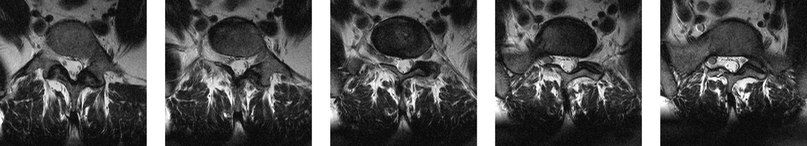
На серии аксиальных МР-томограмм можно проследить аномальное объединенное отхождение нервного корешка пояснично-кресцового отдела справа
В случае подозрения на аномалию отходжения нервных корешков стандартное МР исследование позвоночника стоит дополнить корональными срезами.
Дифференциальная диагностика должна проводиться с грыжей межпозвоночного диска, а также с адгезивными изменениями дурального мешка после перенесённого арахноидита.





