В настоящее время все большую популярность приобретают различные виды голодания по причине их потенциальной пользы для здоровья, особенно при заболеваниях сердечно-сосудистой системы и метаболических нарушениях. Однако то, как именно эти методы влияют на функцию иммунной системы, изучено недостаточно. В недавнем исследовании в Immunity Янссен с соавт. (Хенрике Янссен, Школа медицины Икана, штат Нью-Йорк) углубились в сложную взаимосвязь между голоданием, возобновлением кормления и функцией иммунной системы. В то время как голодание стимулировало хоминг моноцитов в костный мозг (КМ), возобновление кормления повышало количество моноцитов в кровотоке, что сопровождалось изменением иммунного ответа на бактериальную инфекцию [1].
Организм человека обладает удивительной способностью ограничивать расход энергии при нехватке питательных веществ, в частности, у определенных типов иммунных клеток, например, моноцитов. Моноцитам присущ высокий расход энергии по причине их короткого периода полужизни, их ежедневной выработке в огромных количествах в костном мозге, а также зависимости от протекания процессов миелопоэза для восполнения их пула. В своем исследовании авторы продемонстрировали, что во время голодания моноциты мигрируют обратно в костный мозг, где они, как считается, впадают в состояние анабиоза, продлевая таким образом свою жизнь и сохраняя энергию [1].
Это явление поднимает несколько вопросов, к примеру, как моноцитам удается выживать в КМ во время голодания и существует ли связь между ремобилизацией циркулирующих моноцитов и снижением кроветворения во время голодания. Интересно, что центральная нервная система (ЦНС) играет роль в организации масштабных сдвигов лейкоцитарной формулы. Авторы полагают, что существует цепочка определенных событий, происходящих во время голодания и возобновления питания, которая связывает гипоталамо-гипофизарно-надпочечниковую (ГГН) ось с моноцитами и КМ [1]. Длительное голодание запускает стрессовую реакцию, опосредованную кортикостероидами (КС), действующими в рамках оси ГГН. Голодание приводит к повышению уровня КС, которые связываются с моноцитарным глюкокортикоидным рецептором NR3C1, что, в свою очередь, увеличивает экспрессию CXCR4 на моноцитах, способствуя их миграции в костный мозг. При возобновлении питания уровни КС нормализуются, и моноциты возвращаются в кровоток (рис. 1). Однако такие моноциты уже несут транскрипционные изменения и хронологически старше, что изменяет их функционал и способность реагировать на инфекции [1]. Ранее уже было показано влияние кортикотропин-рилизинг-гормона и нейрон-опосредованных сдвигов лейкоцитарной формулы на развитие защитных реакций против аутоиммунитета и вирусных инфекций [2]. Все больше данных свидетельствует о том, что различные виды стрессоров запускают активацию симпатической нервной системы, которая модулирует кроветворение и лейкоцитарный гемостаз [3, 4]. Однако не ясно, что именно лежит в основе ускорения нейронными сигналами гемостаза моноцитов вследствие голодания. Кроме того, было показано, что активация AМФПК (АМФ-активируемая протеинкиназа) гепатоцитов, чувствительная к низкоэнергетическому состоянию, ответственна за прекращение мобилизации моноцитов во время голодания, действуя по пути CCL2/PPARa [5].
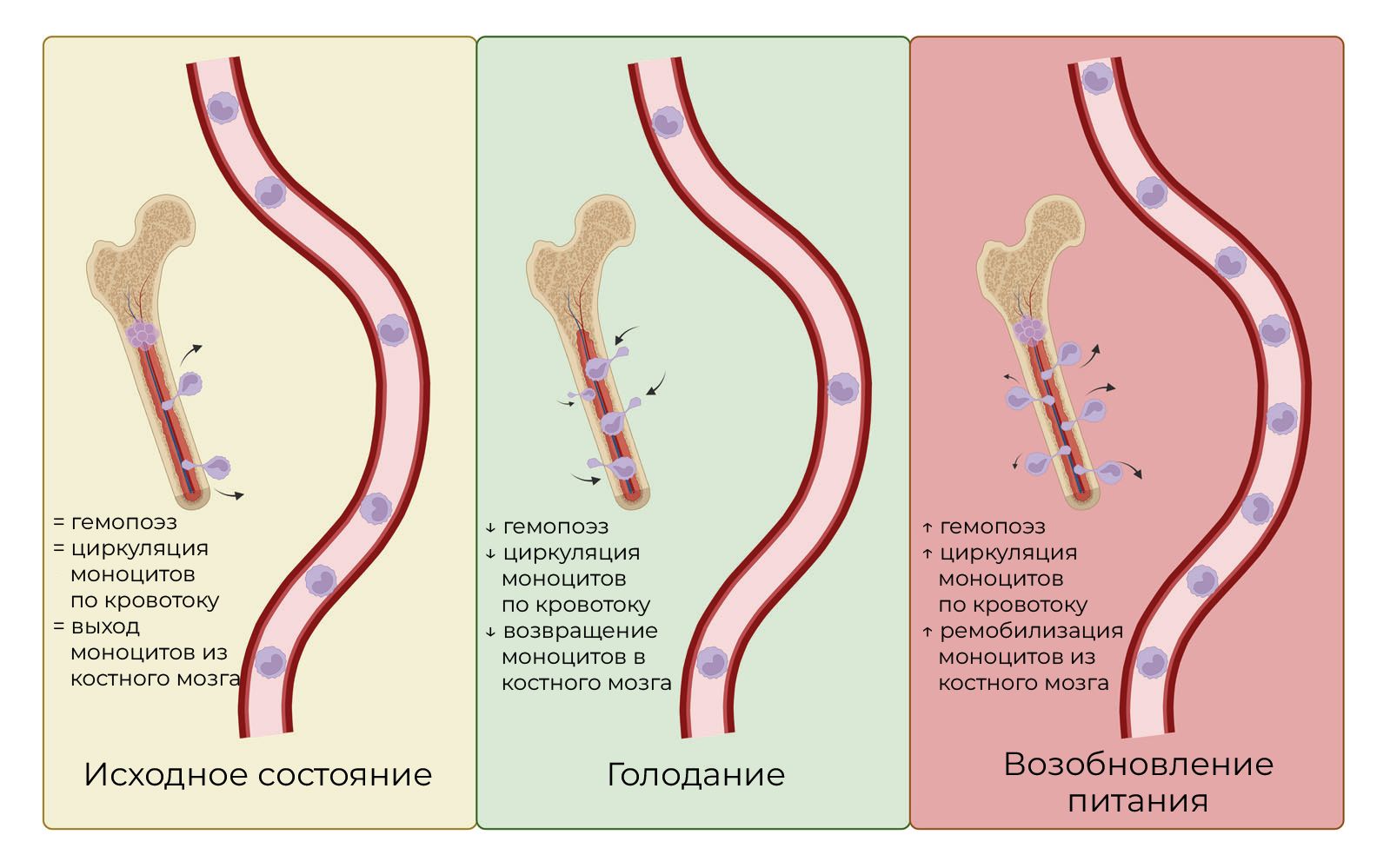
Рис. 1. Динамика моноцитов во время голодания и возобновления питания.На рисунке показаны ключевые фазы реакции моноцитов на голодание и возобновление питания. В исходном состоянии (рисунок на желтом фоне) моноциты циркулируют в кровотоке, а кроветворение происходит в костном мозге. Во время голодания (рисунок на зеленом фоне) моноциты мигрируют обратно в костный мозг (КМ). Увеличение количества клеток в КМ снижает интенсивность кроветворения. При возобновлении питания (рисунок на красном фоне) происходит ремобилизация моноцитов из костного мозга в кровоток, и гемопоэз запускается снова. Стрелки указывают направление событий в разных фазах.
Эти выводы важны не только для медработников, но и для неспециалистов, например, для людей, практикующих голодание с целью получить пользу для здоровья. Тем не менее важно отметить, что в фокусе исследования — именно голодание в течение длительного времени и возобновление питания, что актуально для ситуаций с острой нехваткой продовольствия, недоеданием или расстройствами пищевого поведения, а не методики прерывистого голодания, которые обычно применяются людьми, цель которых — польза для здоровья [6]. Более того, принимая во внимание все возрастающее число людей в мире, страдающих от голода, эти данные подчеркивают разрушительное воздействие голода и недоедания на иммунную систему. Тем не менее понимание влияния голодания на иммунную функцию имеет решающее значение как для широких масс населения, так и для научного сообщества.
У таких «вмешательств», как длительное голодание, физические упражнения, улучшение гигиены сна или «оздоровление» рациона питания могут быть потенциальные преимущества в виде снижения скорости кроветворения [1]. Помимо такого контроля гомеостаза, ухудшение общего состояния здоровья, плохое качество сна, сильные хронические боли, голод и недостаточная физическая активность усиливают стрессовое воздействие, что, в свою очередь, активирует симпатическую нервную систему и приводит к изменению гемостаза (авторы имеют в виду именно клеточный компонент системы гемостаза — прим. перев.) [3]. Это свидетельствует о том, что улучшение состояния психического здоровья, психотерапия или фармакологическое воздействие на стрессоры влияют на снижение риска альтерации при развитии иммунного ответа макроорганизма. Кроме того, недавно полученные данные показали, что ускорение скорости образования лейкоцитов открывает дорогу клональному гемопоэзу, что снижает гемопоэтическое разнообразие и повышает риск сердечно-сосудистых заболеваний [4, 7]. Направленные на торможение гемопоэза методы в долгосрочной перспективе могут обеспечить преимущество за счет сохранения генетического разнообразия неклонального гемопоэтического пула. В ходе будущих исследований также необходимо учитывать потенциальную связь между голоданием и двумя другими факторами, играющими весомую роль в гемостазе иммунных клеток: стрессом и циркадными ритмами [2, 3].
В исследовании Янссен с соавт. также поднимаются интересные вопросы о потенциальных последствиях голодания на течение инфекций и исходы болезней. Хотя, согласно нескольким исследованиям, кратковременное голодание может усиливать функции иммунной системы и защитить от определенных инфекций, остается не до конца понятным влияние длительного голодания и возобновления питания на способность иммунной системы реагировать на патогены. Все больше данных свидетельствуют о том, что голодание может оказывать более широкое, но четко выраженное влияние на иммунную систему и функции других лейкоцитов, как например, Т-клетки и В-клетки. Хотя ограничение калорий стимулирует хоминг Т-клеток памяти в костный мозг и способствует их выживанию и защитной функции [8], новый эпизод голодания оказывает пагубное влияние на содержание В-клеток в пейеровых бляшках, а их выживаемость резко снижается, что ослабляет антигенспецифический IgA-ответ [9]. Кроме того, тип и продолжительность голодания приводят к разным результатам. Например, прерывистое голодание улучшает течение при хронических воспалительных заболеваниях, таких как атеросклероз [6], а ограничение питания по времени благотворно влияет на течение неалкогольной жировой болезни печени, однако при этом пагубно — на риск развития раннего атеросклероза [10]. Эти эффекты могут опосредоваться через аналогичные механизмы, как например, ось ГГН или содержание КС, что предполагает скоординированную реакцию на дефицит питательных веществ, которая влияет на многие аспекты иммунной функции. Кроме того, активация ЦНС стимулирует миелопоэз, следствием которого после восстановления питания является увеличение числа циркулирующих моноцитов [4]. Резюмируя, эти данные указывают на сложные и, возможно, клеточно- и тканеспецифические реакции в зависимости от условий голодания.
Изменения в распределении и функционировании моноцитов, наблюдаемые в этом исследовании, могут иметь серьезные последствия для возможностей иммунной системы обеспечивать эффективный ответ в периоды голодания и возобновления питания. Также очевидно, что различные формы и продолжительность голодания могут привести к отдаленным и противоположным эффектам на иммунные клетки и различные органы. Необходимы дальнейшие исследования для определения конкретного влияния голодания и возобновления питания на восприимчивость к инфекциям и другим состояниям, так или иначе влияющим на иммунитет.
Кроме того, согласно полученным данным, можно выдвинуть предположение о потенциальном влиянии голодания на течение воспалительных заболеваний. Понимание того, как влияет голодание на биологию иммунных клеток, особенно в контексте воспаления, может иметь важное значение для лечения этих состояний. Возвращающиеся в кровоток моноциты (что наблюдается после возобновления питания) отличаются в транскрипционным отношении, а также являются хронологически более старыми, что может быть важно в их реакции на воспалительные процессы. Возникает вопрос о том, может ли голодание и возобновление питания усугубить или улучшить течение воспалительных заболеваний, как например, патологии сердечно-сосудистой системы и обмена веществ, ревматоидный артрит, воспалительные заболевания кишечника и бронхиальная астма.
В настоящей статье также подчеркивается индивидуальная изменчивость реакции на голодание и возобновление питания. Кроме того, возраст, пол, генетика и общее состояние здоровья могут влиять на реакцию иммунной системы на вышеуказанные методики, что приводит к различным результатам у разных людей. Поскольку персонализированная медицина набирает все большую популярность, понимание индивидуально обусловленных факторов, влияющих на реакцию на голодание/возобновление питания, поможет оптимизировать эти методики для конкретных групп населения, максимизируя их пользу для здоровья и сводя к минимуму потенциальные риски.
Авторы подчеркивают и необходимость проведения работ в этой области в дальнейшем, где исследовались бы долгосрочные эффекты голодания и возобновления питания на иммунную функцию. Хотя текущее исследование и дает ценную информацию о непосредственном влиянии этих методик на распределение и функционал моноцитов, долгосрочные последствия — менее ясны. В ходе будущих исследований необходимо изучить устойчивость этих эффектов во времени и то, к каким долгосрочным изменениям в работе иммунной системы (как положительного, так и отрицательного характера) могут привести повторяющиеся циклы голодания и возобновления питания. Кроме того, метаболические сдвиги оказывают долгосрочное влияние на клетки врожденного иммунитета; необходимо выяснить, оказывает ли состояние «энергосбережения» при голодании какое-либо стойкое воздействие на функции клеток. Также крайне важно определить самый здоровый тип голодания с точки зрения продолжительности и интервалов.
Обобщая вышесказанное, исследование Янссен с соавт проливает свет на сложные взаимоотношения между состоянием голодания и иммунной системой. Хотя исследование и ограничено в плане непосредственного переложения на физиологию человека, оно дает ценную информацию о потенциальных затратах при повторном питании после длительного голодания и о том, как эти процессы влияют на иммунную функцию и распределение моноцитов. Необходимы дальнейшие исследования для изучения механизмов, лежащих в основе полученных наблюдений, и их значения для здоровья человека, для формирования диетических рекомендаций и планирования потенциальных терапевтических вмешательств. Это и более ранние исследования закладывают основу для разработки комбинированного иммуномодулирующего подхода контроля конкретных заболеваний с помощью диеты и фармакологии. Эти данные также знаменуют собой важный шаг к более целостному пониманию биологии «безудержных» моноцитов и их роли в поддержании иммунологической функции в периоды голодания и возобновления питания.





